Algemene evaluatie van handtrauma op de SEH
Algemene tekst
- Letsels van de hand/vingers zijn vaak erg pijnlijk en het komt geregeld voor dat patiënten een vasovagale reactie vertonen. Laat de patiënt daarom liggen tijdens het onderzoek.
- Verwijder ringen enz.
- Zo nodig voorzichtige initiële wondreiniging (spoelen).
- Als na onderzoek op de SEH blijkt dat verdere behandeling snel op de operatiekamer plaatsvindt, is verdoving en exploratie op de SEH overbodig.
- Verdoving van de hand of vingers voordat VOLLEDIG onderzoek (m.n. neurologische sensibele evaluatie) is verricht en anders dan in het kader van een operatieve behandeling is een kunstfout. Indien aanvullend letsel (bv. peesletsel) wordt vermoed, dient een exploratie en behandeling plaats te vinden. Waar deze behandeling plaatsvindt, is afhankelijk van lokale afspraken. De traumachirurg is bij uitstek de regiebehandelaar voor de patiënten met handletsels.
- Bij bloedingen: onderbind geen vaten en plaats zeker niet “blind” klemmetjes!! Pas in plaats daarvan directe druk toe middels een gaasje en houd de hand hoog.
- Als na onderzoek de behandeling van de verwonding past binnen de competentie van de betrokken arts kan de vinger worden verdoofd en verdere behandeling plaatsvinden.
- Let op een duidelijke verslaglegging en gebruik in ieder geval de handletselkaart in CS-SEH.
Anamnese
- Algemeen:
- Leeftijd
- Geslacht
- Dominante hand
- Werk en hobby’s
- Comorbiditeit
- Voorgeschiedenis (m.n. t.a.v. de aangedane hand)
- Roken
- Medicatie
- Specifiek:
- Mechanisme
- Tijdstip
- Positie van de hand/pols ten tijde van het ongeval
- Wijze van verwonding: machine, mes, dikte zaagblad etc.
- Was er sprake van beknelling en zo ja, hoelang?
- Was er sprake van hitte, koude of chemische middelen?
- Klachten
- Pijn
- Gevoelloosheid
- Krachtsverlies
- Bewegingsbeperking
- Mechanisme
Terminologie
Hand/vinger oppervlakken:
- palmair (=volair), dorsaal, radiair en ulnair
Gewrichten:
- MCP: metacarpophalangeaal gewricht
- PIP: proximaal interphalangeaal gewricht
- DIP: distaal interphalangeaal gewricht
NB: ten overvloede wellicht: de duim heeft alleen een MCP en IP (interphalangeaal) gewricht!
Groepen
Letsels kunnen worden onderverdeeld in 4 groepen, die allen apart geëvalueerd en beschreven dienen te worden:
- Huid & nagels
- Pees, flexor en extensor
- Arteriën en zenuw
- Bot en gewricht
Veelal zijn meerdere groepen aangedaan!
Anatomie
- Neuro anatomie
- Skelet
- Vasculair
Lichamelijk onderzoek
- Inspectie
- Wondinspectie pas na alle functionele testen.
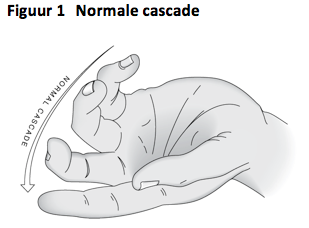
- Stand van de hand en vingers: zgn. normale cascade. Beschrijf deze bij passieve flexie en extensie. (Zie fig 1). Dit geeft aanwijzingen voor een peesletsel.
- Angulatie, rotatie, scharen van vingers: ossaal letsel.
- Zwelling: oedeem of hematoom.
- Kleur: bleekheid duidt op vasculair letsel.
- Vochtigheidsgraad: zweten of juist droog (cave: zenuwletsel).
- Littekens.
- Corpora aliena aanwezig?
- Functie controle
- Zenuw: motorisch en sensibel
- Pees: flexor en extensor functie
- Vasculair: bleekheid, capillary refill
- Bot en gewricht: stabiliteit gewrichten, range of motion
Vergelijk altijd met de gezonde zijde. Een snelle test voor het bewegingstraject van de vingers is de patiënt te vragen een vuist te maken en daarna de vingers te strekken, te spreiden en te sluiten. Daarnaast nog steeds specifiek functieonderzoek tegen weerstand om peesletsels uit te sluiten.
NB: Pijn kan daarbij, ondanks een ongestoord functieonderzoek, toch een aanwijzing zijn voor partieel peesletsel!
2.a Zenuw
- Motorisch
- Medianus: opponeren van de duim
- Ulnaris: ab- en adductie van de vingers
NB: de medianus en ulnaris zijn distaal van de pols gecombineerde zenuwen (dus motorisch en sensibel).
- Sensorisch:
- Aanraking (strijk met de eigen vingertop lichtjes over de aangedane vinger en vergelijk met een andere niet aangedane vinger) en 2-punts discriminatie: paperclip.
NB: bij letsel van sensibele zenuwen zal distaal van de wond behalve sensibele stoornissen ook een verminderde zweetsecretie waarneembaar zijn. De huid voelt ter plekke droger aan. Ten aanzien van gevoel: elke verandering van sensibiliteit (gevoel wordt beschreven als “anders”, “doof”, “ietsjes minder”) kan een aanwijzing zijn voor zenuwbeschadiging! Testen van zenuwfunctie uiteraard altijd voorafgaand aan een evt. verdoving zoals Oberst.
2.b Pees
Hierbij worden de zgn. extrinsieke extensoren en flexoren getest.
Flexoren:
- Flexor Pollicis Longus (FPL): flexie in IP-gewricht: “buig top van de duim”.
- Flexor Digitorum Profundus (FDP): flexie van de eindphalanx: “buig de top van de vinger”. Hierbij dient het PIP gewricht van de te onderzoeken vinger door de onderzoeker gestrekt gehouden te worden.
- Flexor Digitorum Superficialis (FDS): flexie PIP gewricht: “buig de vinger in het middelste gewricht”. Hierbij is het van belang dat de onderzoeker de overige vingers van de patiënt gestrekt houdt/stabiliseert teneinde de FDP functie uit te schakelen (dig 3, 4 en 5 hebben een gemeenschappelijke FDP spierbuik).
- Flexor Carpi Ulnaris (FCU) en Flexor Carpi Radialis (FCR): flexie van de pols: “buig je pols” waarbij de pezen afzonderlijk gepalpeerd moeten worden om aanspanning aan te tonen. Flexie van de pols kan namelijk ook door flexie van de vingers (FDP en FDS lopen over de pols).
Extensoren:
- Abductor Pollicis Longus (APL) en Extensor Pollicis Brevis (EPB): positioneer de hand met de palm naar beneden op de onderzoekstafel en vraag de duim over de tafel te spreiden (te strekken). Palpeer daarbij beide pezen ter hoogte van de tabatiѐre.
- Extensor Pollicis Longus (EPL): hand in dezelfde positie als hierboven. Vraag de duim van de tafel te heffen (hand palm blijft op de tafel). Kijk naar en palpeer het verloop van de pees.
- Extensor Carpi Radialis Longus en Brevis (ECRL en ECRB): laat de patiënt een stevige vuist maken en vraag de pols te extenderen. De intacte pees is nu goed te palperen ter hoogte van de pols.
- Extensor Carpi Ulnaris (ECU): vraag patiënt de pols te strekken en ulnair te deviëren. Een intacte ECU is dan te palperen over de pols.
- Extensor Digitorum Communis (EDC): vraag de patiënt de vingers in de MCP gewrichten te strekken.
- Extensor Indicis Proprius (EIP): laat de patiënt een vuist maken en vraag daarna alleen de wijsvinger in MCP te laten strekken.
- Extensor Digiti Minimi (EDM): laat de patiënt een vuist maken en vraag alleen de pink in het MCP gewricht te strekken.
NB: bij wonden en laceraties aan de dorsale zijde van de vingers of ter hoogte van de tabatiѐre/processus styloideus radii (APL/EPB) is een extensorpeesletsel aanwezig totdat het tegendeel bewezen is !!! Als de vinger kan strekken tegen weerstand zonder pijn is een extensorpeesletsel minder waarschijnlijk maar ELKE wond aan de dorsale zijde van de vinger moet worden vervolgd op de handpoli in verband met het risico op late afwijkingen (Boutonniere, Mallet).
2.c Vasculair
- Aanwijzingen voor een opgeheven of verminderde arteriële aanvoer:
- bleek
- lagere temperatuur
- vertraagde “capillary refill” (druk op nagel en noteer na hoeveel seconden de wegdrukbare roodheid weer verschijnt (normaal < 2 seconden))
- Aanwijzingen voor een veneus probleem (stuwing):
- Blauwe verkleuring
- Zwelling
- Versnelde “capillary refill”
Palpeer ook de arteria radialis en ulnaris en voer de Allen test uit.
2.d Bot en gewricht
Inspectie geeft vaak al een aanwijzing voor een fractuur (afwijkende stand, rotatie, etc.). Röntgenonderzoek dient bij vingerletsels laagdrempelig te worden aangevraagd voorafgaand aan het onderzoek.
Bij palpatie is lokale drukpijn altijd aanwezig maar laat onderzoek naar asdrukpijn en onderzoek naar crepiteren achterwege. Bij verdenking op een fractuur dient eerst röntgenonderzoek plaats te vinden.
Onderzoek gewrichten altijd op beweeglijkheid en stabiliteit. Door zwelling kan de “range of motion” (ROM) afnemen ten opzichte van de niet aangedane zijde. Noteer ten slotte van elk aangedaan of betrokken gewricht deze ROM. Zie voor de “normaal” waarden tabel 1. Overigens kan door pijn de ROM ook beperkt zijn. In die gevallen kan een onderzoek onder Oberst na overleg worden uitgevoerd (echter niet voordat eerst de vaat/zenuw functie is onderzocht en vastgelegd). De stabiliteit van een gewricht (collaterale banden) kan worden getest door een valgus of varus stress-test en ook deze weer te vergelijken met de contralaterale zijde.
Van groot belang is een goede kwaliteit röntgenfoto’s. Van vingers dient het standaard onderzoek een AP, zuiver laterale en een ¾ opname te bevatten. Neem geen genoegen met minder. Let er op dat indien meerdere vingers zijn aangedaan elke vinger apart het complete röntgenonderzoek ondergaat.
Behandeling
- Als na onderzoek de verwonding beperkt blijkt en de behandeling past binnen de competentie van de betrokken arts kan de vinger worden verdoofd en verdere behandeling plaatsvinden.
- Wondreiniging en behandeling, nettoyage en hechten dient altijd onder lokale verdoving te worden uitgevoerd.
- Wonden met onderliggend pees/zenuw letsel kunnen worden gereinigd en geapproximeerd nadat overleg is gepleegd met specialist (Traumachirurg of Handchirurg). Ossaal letsel met dislocatie dient na overleg te worden ingegipst na globale repositie, waarna patiënt kan worden verwezen (zie bijlage 1).
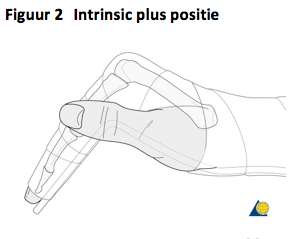
- Indien een hand gespalkt dient te worden, dan heeft de zgn. Position of Protection, ook bekend als “intrinsic plus”, positie de voorkeur (zie fig 2).